Ei, tudo bem? 😊 Sou Dr. Handrey, especialista em implantes dentários, protocolo All on Four e próteses protocolo e Professor de Curso de Especialização em Implantes Dentários. Se você têm implantes ou está pensando em fazer, é super importante conhecer os sinais de infecção para proteger seu sorriso e evitar complicações. Infecções em implantes, como a peri-implantite, podem acontecer, mas o bom é que, identificadas cedo, são tratáveis! Vamos conversar sobre isso de forma simples e direta, como se estivéssemos batendo um papo no consultório. Vou explicar os principais sinais, o que eles significam e o que fazer em seguida. Pronto? Vamos lá!
Por Que Infecções Acontecem? Uma Visão Rápida e Detalhada.
Antes de mergulharmos nos sintomas, entenda que implantes dentários são como raízes artificiais de titânio que se integram ao osso (um conceito pioneiro na osseointegração). Essa integração é crucial para a estabilidade e função do implante. No entanto, assim como dentes naturais, eles podem ser afetados por bactérias se a higiene não for impecável ou se houver fatores de risco específicos.
A principal causa das infecções peri-implantares é o acúmulo de bacterial biofilm (placa bacteriana) na superfície do implante e da prótese. Se não removido adequadamente, esse biofilme pode desencadear uma resposta inflamatória. Existem dois estágios principais de infecção:
Peri-implant Mucositis: É o estágio inicial, caracterizado pela inflamação dos tecidos moles (gengiva) ao redor do implante, sem perda óssea. É similar à gengivite e, se tratada precocemente, é reversível.
Peri-implantitis: É a progressão da mucosite, onde a inflamação se estende ao osso de suporte, resultando em perda óssea progressiva ao redor do implante. Este estágio é mais grave e, se não tratado, pode levar à perda do implante.
Fatores de Risco que Aumentam a Suscetibilidade:
Higiene Oral Deficiente: A causa mais comum.
Histórico de Periodontite: Pacientes com histórico de doença periodontal nos dentes naturais têm maior risco.
Fumo: Compromete a cicatrização e a resposta imune.
Diabetes Não Controlado: Afeta a capacidade do corpo de combater infecções.
Doenças Sistêmicas: Condições que afetam o sistema imunológico ou a cicatrização óssea (ex: osteoporose, uso de bisfosfonatos).
Sobrecarga Oclusal: Forças excessivas sobre o implante podem comprometer a osseointegração e criar microfraturas que facilitam a entrada de bactérias.
Design Protético Inadequado: Próteses que dificultam a higienização podem favorecer o acúmulo de placa.
Cirurgia Traumática ou Contaminação: Embora raras, complicações durante a cirurgia podem predispor à infecção.
O segredo? Prevenção e detecção precoce! Agora, vamos aos sinais que você não deve ignorar.
Os Principais Sinais e Sintomas: Fique de Olho!
Aqui vai uma lista clara e didática dos sintomas mais comuns. Lembre-se: nem todo desconforto é infecção – às vezes é só adaptação –, mas se persistir, marque uma consulta. Eu dividi em categorias para facilitar:
Dor Persistente ou Aumentando: Se você sente uma dor latejante, pulsátil ou sensibilidade que não passa após os primeiros dias pós-cirurgia (geralmente 3-5 dias), pode ser sinal de infecção. Diferente da dor normal de recuperação, essa é mais intensa, pode ser localizada ou irradiar, e pode piorar ao mastigar ou tocar na área. A dor indica uma resposta inflamatória significativa e, possivelmente, envolvimento de estruturas nervosas ou pressão devido a inchaço.
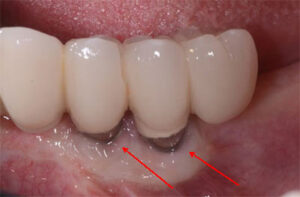
Inchaço e Vermelhidão na Gengiva: A gengiva ao redor do implante fica inchada (edema), vermelha (eritema) ou sensível ao toque? Isso é clássico de inflamação. Em casos avançados, pode haver pus (exudato purulento) saindo da gengiva ao redor do implante, ou um gosto ruim na boca – um alerta vermelho claro de infecção bacteriana ativa. O inchaço e a vermelhidão são resultados do processo inflamatório do corpo tentando combater a infecção.
Sangramento Excessivo: Sangramento leve é normal nos primeiros dias após a cirurgia ou durante a escovação inicial. No entanto, se o sangramento persistir, for espontâneo ou ocorrer facilmente ao escovar ou usar fio dental semanas depois, algo está errado. Isso indica inflamação dos tecidos peri-implantares (peri-implant mucositis ou peri-implantitis).
Mobilidade no Implante ou na Prótese: O implante parece solto? Ou a prótese sobre o implante está instável? Isso é sério! Um implante bem integrado ao osso é imóvel. Se notar isso, pode ser um sinal tardio e grave de perda óssea significativa devido a infecção (peri-implantitis avançada) que comprometeu a osseointegração. A mobilidade da prótese pode indicar um problema com o parafuso de retenção, mas também pode ser um sinal de mobilidade do próprio implante.
Outros Sintomas Gerais e Locais:
Mau Hálito Persistente (Halitose): Causado pela presença de bactérias e produtos da infecção.
Gosto Ruim na Boca: Similar ao mau hálito, indica a presença de pus ou bactérias.
Febre: Sinal de uma infecção mais sistêmica ou disseminada.
Inchaço no Rosto ou Pescoço: Pode indicar uma infecção que se espalhou para os tecidos adjacentes.
Linfonodos Inchados (Linfadenopatia): Os gânglios linfáticos próximos (no pescoço ou abaixo do queixo) podem inchar como resposta do sistema imunológico à infecção.
Fadiga ou Mal-estar Geral: Em casos de infecção mais grave, o corpo pode reagir com sintomas sistêmicos.
Para ajudar a diferenciar o normal do preocupante, olha essa tabela simples:
Sintoma Normal (Recuperação) Sinal de Infecção (Alerta!) O Que Fazer
Dor leve que diminui em dias, controlada com analgésicos Dor forte que aumenta ou persiste por semanas, não aliviada por analgésicos comuns Consulte imediatamente para avaliação clínica e radiográfica detalhada.
Inchaço inicial que some em 1-2 semanas, sem vermelhidão intensa Inchaço crônico com vermelhidão intensa, sensibilidade ao toque, e/ou presença de pus Evite automedicação; procure avaliação profissional para diagnóstico e tratamento.
Sangramento leve na escovação inicial, que cessa rapidamente Sangramento constante, espontâneo ou muito fácil ao toque, acompanhado de mau cheiro Marque uma consulta urgente para exame clínico e *X-ray* ou *CBCT* para checar a condição óssea.
Implante firme após integração (não se move) Mobilidade do implante ou da prótese, sensação de “folga” ou deslocamento Não force ou tente remover; procure um especialista imediatamente, pois indica perda de osseointegração.
Sem mau hálito ou gosto ruim após a cicatrização inicial Mau hálito persistente e/ou gosto metálico ou ruim na boca Pode indicar acúmulo de bactérias; agende uma avaliação para limpeza e diagnóstico.
Viu como é fácil comparar? Essa tabela é baseada em guidelines odontológicas confiáveis, como as da Associação Brasileira de Odontologia (ABO) e da American Academy of Periodontology (AAP), para tornar tudo mais visual e prático.
O Que Fazer se Suspeitar de Infecção? Passos Simples e Eficazes
Não entre em pânico! Aqui vai um guia rápido e didático para agir:
Pare e Avalie: Anote os sintomas em detalhes: quando começaram, qual a intensidade, se há pus, febre, etc. Fotos da área afetada podem ser muito úteis para o dentista acompanhar a evolução.
Higiene em Dia (com Cuidado): Continue escovando suavemente a área com uma escova de dentes de cerdas macias, use fio dental e, se recomendado pelo seu dentista, um enxaguante bucal antibacteriano (como à base de chlorhexidine, mas apenas por tempo limitado e sob orientação profissional, pois o uso prolongado pode ter efeitos colaterais). Nunca pare de higienizar a área, mesmo que esteja dolorida, mas faça-o com delicadeza para não agravar a irritação.
Marque uma Consulta Urgente: Vá ao seu dentista ou implantodontista o mais rápido possível. Eles realizarão um exame clínico detalhado, que pode incluir a medição da probing depth (profundidade de sondagem) ao redor do implante e a verificação de bleeding on probing (sangramento à sondagem). Além disso, exames de imagem são essenciais:
X-rays (Radiografias Periapicais ou Panorâmicas): Para avaliar a condição óssea ao redor do implante.
CBCT (Cone Beam Computed Tomography): Em casos mais complexos, um CBCT pode fornecer uma visão tridimensional precisa da perda óssea e da relação do implante com estruturas anatômicas adjacentes. Com base no diagnóstico, o tratamento pode variar:
Tratamento Não Cirúrgico: Para casos de peri-implant mucositis ou peri-implantitis iniciais. Inclui debridement (limpeza mecânica profunda da superfície do implante), uso de antibióticos locais ou sistêmicos, e terapia a laser para descontaminação.
Tratamento Cirúrgico: Para peri-implantitis avançada com perda óssea significativa. Pode envolver flap surgery (cirurgia com retalho para acesso direto à superfície do implante), descontaminação da superfície do implante, bone grafting (enxerto ósseo) para tentar regenerar o osso perdido, ou, em casos extremos, a remoção do implante.
Prevenção é o Melhor Remédio: Para evitar futuras infecções, mantenha visitas regulares ao seu dentista (geralmente a cada 6 meses, ou mais frequentemente se você tiver fatores de risco). As limpezas profissionais para implantes utilizam instrumentos específicos que não danificam a superfície do titânio. Mantenha uma higiene oral rigorosa em casa, utilizando escovas interdentais e water flossers (irrigadores orais) para limpar áreas de difícil acesso. Controle doenças sistêmicas como diabetes e, se for fumante, considere parar. Eu sempre digo: um implante bem cuidado dura décadas!
Histórias reais encantam, né? Lembro de um paciente que notou inchaço leve e veio logo – tratamos com uma limpeza simples e hoje ele sorri sem preocupações. Você pode ser o próximo!
Encerrando com um Sorriso: Cuide-se e Sorria Mais!
Identificar sinais de infecção cedo pode salvar seu implante e seu bem-estar. Lembre-se: odontologia é parceria – estou aqui para ajudar você a manter esse sorriso radiante! Se está passando por isso, compartilhe nos comentários ou marque uma avaliação. Qual é o seu maior medo com implantes? Vamos conversar mais sobre isso no próximo post. 😄
